臨床資料
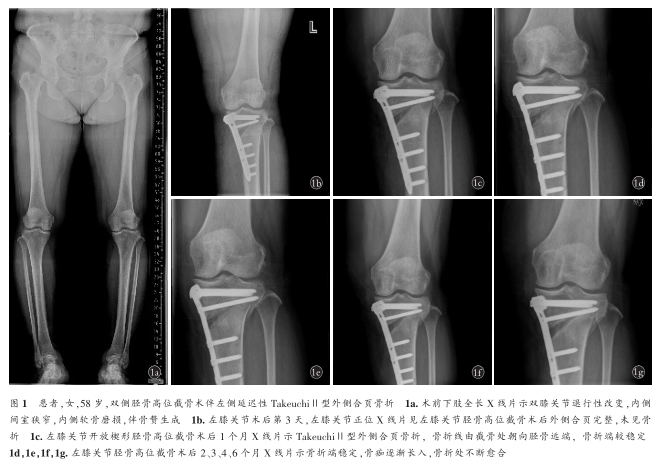
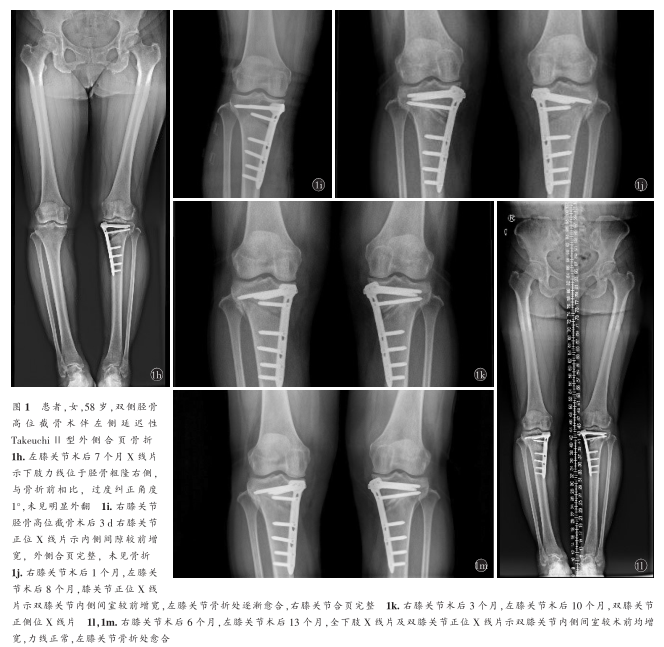
患者女性,58歲,2019年3月因“右膝關節疼痛5年,左膝關節疼痛1年”入院,于我院攝全下肢X線片提示雙膝關節退行性病變(圖1a),門診擬“雙膝關節退行性病變”收入院。查體:雙膝關節輕度內翻畸形,雙膝關節內側間隙壓痛,右膝關節浮髕試驗陽性,左膝關節活動度0°~100°,右膝關節活動度0°~115°,雙膝關節髕股研磨試驗陽性,肌力正常,其他實驗室檢查均為陰性。術前完善相關檢查檢驗,排除手術禁忌。術前影像學測量指標:左膝關節截骨間隙9.3mm。于入院后第2天在全身麻醉下行左膝關節開放楔形脛骨高位截骨(OWHTO)聯合TomoFix鎖定鋼板內固定術。術中雙平面截骨,根據術前下肢力線得出截骨所需糾正的角度,用骨刀及撐開器撐開截骨間隙,謹慎操作避免外側皮質骨折,C形臂X線機透視見力線滿意及合頁完整后用TomoFix鎖定鋼板固定。術后第1天床旁攝左膝關節正側位X線片見外側合頁正常(圖1b)。術后4d患者出院。術后1個月復查時,膝關節正側位X線片示:左膝關節外側合頁骨折(圖1c)。考慮患者左膝關節延遲性TakeuchiⅡ型外側合頁骨折。患者否認外傷史,且未訴不適,患肢屈曲活動可,可負重行走,考慮下肢力線角度未丟失,骨折處較穩定,斷端出現骨痂愈合跡象,囑患者減少負重活動及支具保護等保守治療,逐月復查。術后2個月(圖1d)、3個月(圖1e)、4個月(圖1f)、6個月(圖1g)、7個月(圖1h)復查左膝關節正側位X線片或全下肢X線片未見骨折處位移,骨折處逐漸愈合。術后7個月,患者自訴左膝關節恢復良好,癥狀較前明顯改善,右膝關節疼痛較前顯著,患者手術意愿強烈,于2019年10月5日,在全身麻醉下行右膝關節OWHTO聯合TomoFix鎖定鋼板內固定術。術中透視見力線滿意,合頁完整,術后囑患者6周內拄雙拐部分負重,術后6周逐漸負重。術后3d膝關節正位X線片(圖1i)示:右膝關節內側間隙較前增寬,外側合頁完整,未見骨折。右膝關節術后1個月(圖1j),3個月(圖1k),6個月(圖1l,1m)雙膝關節正位X線片或全下肢X線片示:右膝關節脛骨高位截骨術后未見異常,左膝關節外側合頁骨折處骨折端愈合,雙下肢力線正常。末次隨訪,患者雙膝關節活動度良好,雙膝可完全負重行走,未訴其他不適。
討論
在膝關節骨性關節炎的中期,OWHTO是緩解膝關節疼痛、延緩膝關節退變的有效措施。既往Mate分析也表明,與單髁置換術中短期臨床效果比較,脛骨高位截骨術治療內側間室骨關節炎是一種比較好的選擇方式。而OWHTO術后最常見的并發癥就是外側合頁骨折。既往文獻統計,外側合頁骨折的發生率15.6%~25.4%。既往研究發現,外側合頁骨折會導致截骨后脛骨初始不穩定,進而發生截骨部位微動增加、矯正度數丟失、截骨延遲愈合甚至不愈合等并發癥的發生,因此外側合頁骨折的預防及處理就顯得尤為重要。
(1)外側合頁骨折的發生原因。在術中,TakeuchiⅠ型骨折形成的主要原因是截骨線過深,合頁保留過窄,術中操作及人員配合出現偏差等;導致Ⅱ型骨折的主要原因是截骨線過低,下方的皮質骨較脆,易導致向截骨線以遠的骨折;導致Ⅲ型骨折的原因是保留合頁過寬,截骨深度不夠,在撐開時導致經脛骨平臺的骨折。既往研究發現,撐開間隙的過大與外側合頁端斷裂密切相關。在術后,延遲性合頁骨折,可能由于術中隱匿性骨折未發現、患者體重較大且過早負重、不合適的功能鍛煉甚至再次外傷等原因引起。Schr觟ter等研究證實隨著術后負重時間延長,可能導致外側鉸鏈斷裂。
(2)預防外側合頁骨折的措施及個人體會。預防術后外側鉸鏈骨折的措施及筆者體會如下:①術中合頁保留合適的長度,以1cm為宜。②合頁位置位于干骺端,以導針指向腓骨頭中上1/3或距外側關節面1.5cm為宜,位置不要過低,下方的皮質骨容易發生合頁斷裂的情況。③截骨成功后應緩慢撐開截骨間隙,也可防止術中出現鉸鏈的斷裂。④選擇合適配套的鋸片,防止擺動幅度過大,導致合頁的斷裂。⑤完善術前準備,若患者截骨間隙過大,則應警惕術中合頁骨折風險。⑥術中保證截骨處后方皮質的完全截開,截骨前間隙與后間隙比例在1∶2或2∶3,這樣操作既可以預防合頁的斷裂又可保持正常的后傾角度。⑦堅強的內固定可有效保證截骨處的穩定性,選擇合適的內固定材料既可保證術后負重的安全性,又是出現Ⅰ類骨折時的有效補救措施。⑧完善術后護理,普及科學的功能鍛煉方法,防止患者過早的完全負重,減少術后合頁骨折的風險。⑨Tomofix鎖定鋼板因具有較好的角度穩定性,對于穩定骨折可不做特殊處理,但需警惕術后骨折愈合延遲或不愈合,甚至矯正角度丟失的風險。⑩對于術中隱匿性骨折,筆者建議,若外側鉸鏈骨折的多種危險因素同時存在,術后可復查患肢膝關節CT,對于隱匿性骨折的鑒別診斷和及時干預具有積極意義。
(3)外側合頁骨折的處理。在術中,若出現TakeuchiⅠ型骨折,因骨折端較為穩定,術中堅強的內固定(如Tomofix鎖定鋼板內固定)可以對外側鉸鏈斷裂處起到加壓作用,通過加壓的方式使得骨折端貼合,利于術后愈合。若出現TakeuchiⅡ型骨折,因骨折處不穩定,在堅強內固定加壓的同時,筆者建議截骨處植骨,特別是截骨間隙較大的患者。若出現TakeuchiⅢ型骨折,因屬于關節內骨折,在復位后,考慮堅強的內固定及植骨也不能穩定脛骨平臺處的骨折端,則需經外側加用拉力螺釘保護,以免骨折移位產生。對于術中難以發現的骨折,應注意術后延遲性外側鉸鏈斷裂。本例患者就屬于術中透視未見外側鉸鏈斷裂,術后1個月發現外側鉸鏈骨折,患者可部分負重行走,且未見明顯外翻畸形(過度糾正<3°),因此建議患者減少負重活動,經保守治療后外側鉸鏈斷裂處及截骨處愈合良好。既往Seung-Beom等研究發現,未移位(<2mm)外側鉸鏈斷裂的患者經保守治療可逐漸治愈,無須手術治療。若術后出現患肢矯正過度導致外翻畸形明顯(過度糾正>3°),患肢因外翻疼痛劇烈或內固定物的失效,筆者建議再次手術或翻修手術,術中堅強內固定以糾正畸形。另外,發生TakeuchiⅡ型及Ⅲ型骨折的患者,應根據具體情況適當延長完全負重的時間,定期復查患肢膝關節正側位X線片,影像學發現骨痂形成才能完全負重。
綜上所述,本例患者雙側脛骨高位截骨術后隨訪1年,左側膝關節延遲性Ⅱ型外側合頁骨折在保守治療后逐漸愈合,術后雙膝關節癥狀較術前明顯改善,患者術后恢復滿意。針對外側鉸鏈骨折的發生原因,應采取積極的預防措施,以減少術后并發癥的產生。